
眼毒理和一般毒理研究中非啮齿类动物眼组织的固定、修块与切片要点(下)
前文《眼毒理和一般毒理研究中非啮齿类动物眼组织的固定、修块与切片要点(上)》咱们熟悉了非啮齿类动物眼组织固定、修块与切片的常规注意事项。本文咱们来讨论眼球修整与切片过程中各种属的注意事项,以及眼毒理研究中的操作要点。

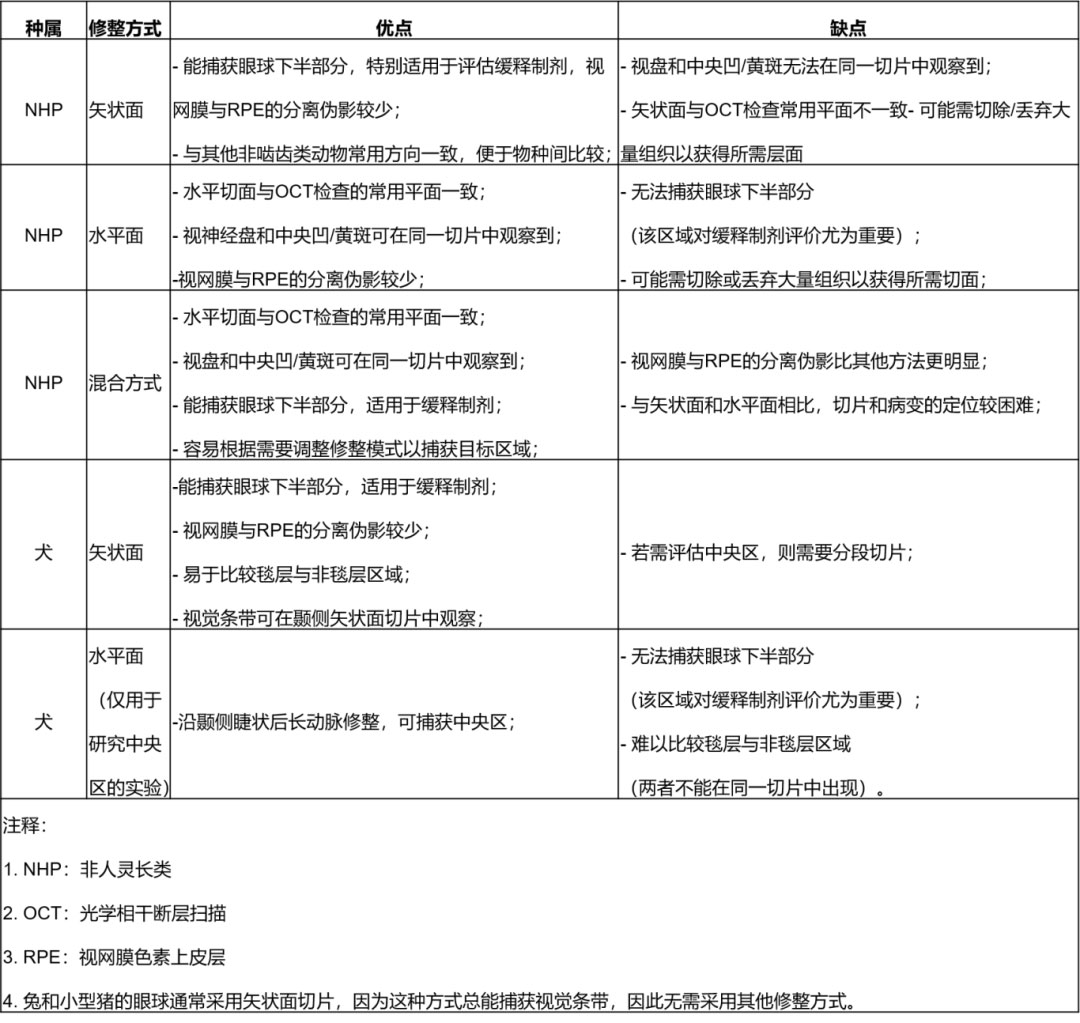
咱们先结合图5和表1,讨论非啮齿类动物眼球的修整与切片注意事项,以及各种方法的优缺点。
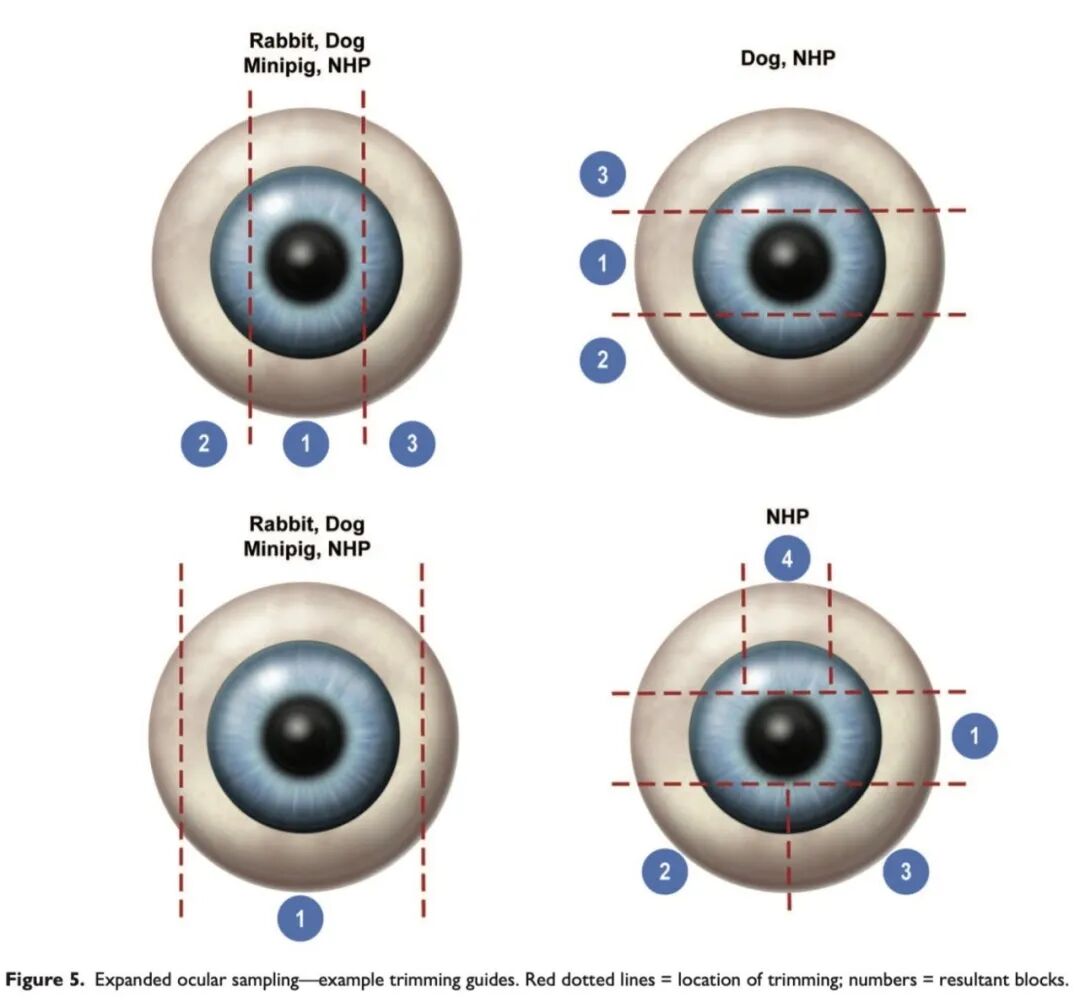
表1. NHP和犬眼球的不同修整方案的优缺点
PART 01
非人灵长类动物
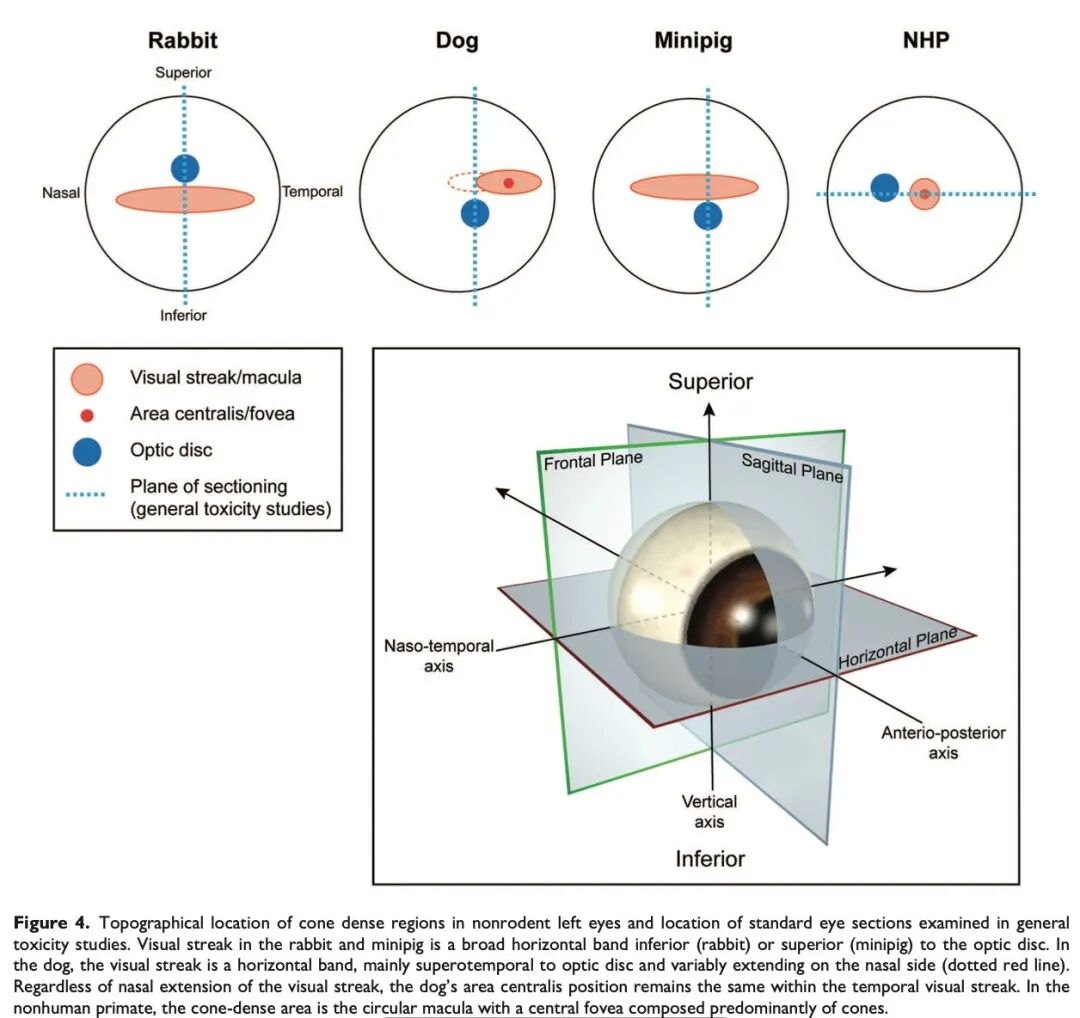
针对非人灵长类动物(NHP)的眼球,可采用多种修块策略——包括水平(鼻侧至颞侧)、矢状(上至下)以及混合方式,具体选择可根据不同情况而定。所有这些方法都需重点考虑黄斑和中央凹,即“视锥细胞密集区”。无论采用何种方法,在眼毒理研究中,至少应有一张包含中央凹及周围黄斑区的切片;而在一般毒理研究中,通常只需包含黄斑区。
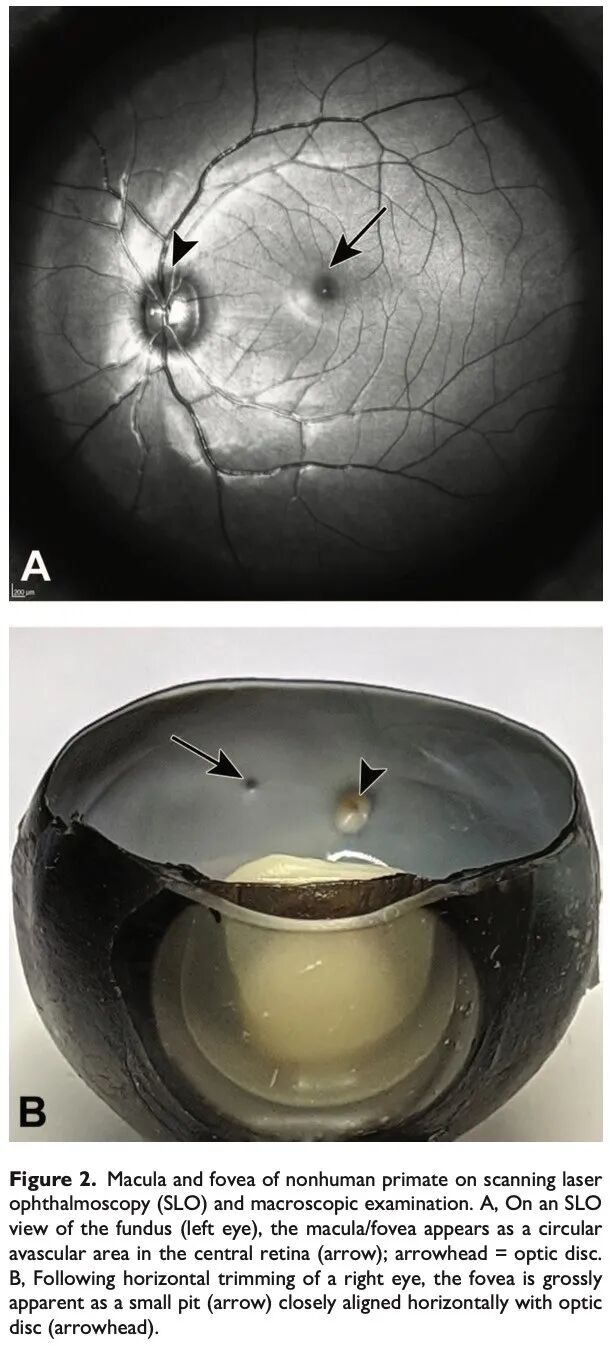
由于NHP的黄斑易于观察(黄斑和视盘可通过检眼镜和肉眼在修整时直接看到,见图2B),且易于获取(因其与视盘在水平方向上紧密排列),因此最常采用水平修整,这样可获得包含视盘和黄斑的优质单张切片,适用于一般毒理研究的检查(见图4)。此外,通过中央凹、黄斑和视盘的水平切片,其病理结果与OCT检查结果高度相关。在拓展性眼部取材中,其余眼球也可水平修整,可选择制备三块蜡块(中央、上方和下方),分别进行切片;或制备一块较大的蜡块,进行分步切片。后者应在每个层面收集额外的未染色切片,以确保后续研究有足够的材料。
在某些情况下,矢状修整和切片更适合NHP眼球。它可使非人灵长类动物眼球与其他种属采用相同的切片方向,便于比较,并有助于更全面地评估眼球下半部分。眼球下半部分常用于评估眼内缓释制剂,并及其可能蓄积而产生的局部改变。经验丰富的组织学技术人员可通过仔细切片,在矢状面的蜡块中定位中央凹。但在这种情况下,中央凹和视盘需分别在不同的玻片上获取。
NHP眼球还可采用“混合”修整方法(见图5),即先进行水平中央切片,用于获取视盘、黄斑和中央凹,并与OCT检查结果相关联,然后对所得的下方蜡块进行矢状切片,以获取药物在下部蓄积信息,或对上方蜡块进行切片以检查给药部位(若给药于该区域)。
PART 02
犬、兔和小型猪
如前所述,对于犬、兔和小型猪,目前一般毒理研究中的标准眼球修整方案是在矢状面上经视盘切取单个切片。对于犬来说,矢状切片尤为重要,因为这样可比较眼球上半部分的脉络膜毯层及视网膜区域,与下半部分的非毯层的脉络膜及视网膜区域之间的差异。通过视盘的矢状切片在兔和小型猪中总能包含视觉条带,但需注意的是,在部分犬中可能由于个体差异而无法包含视觉条带。
在这些种属中进行拓展性眼部取材时,应增加矢状切割,将眼球分为中央块(包含视盘)、颞侧块和鼻侧块,或制备一块较大的蜡块,以获得每只眼球的至少三张切片,从而更全面地评估。建议从所有蜡块中额外进行切片,使每只眼球总共获得五张或更多切片,以确保视觉条带、晶状体以及给药部位被充分评估(见图3)。
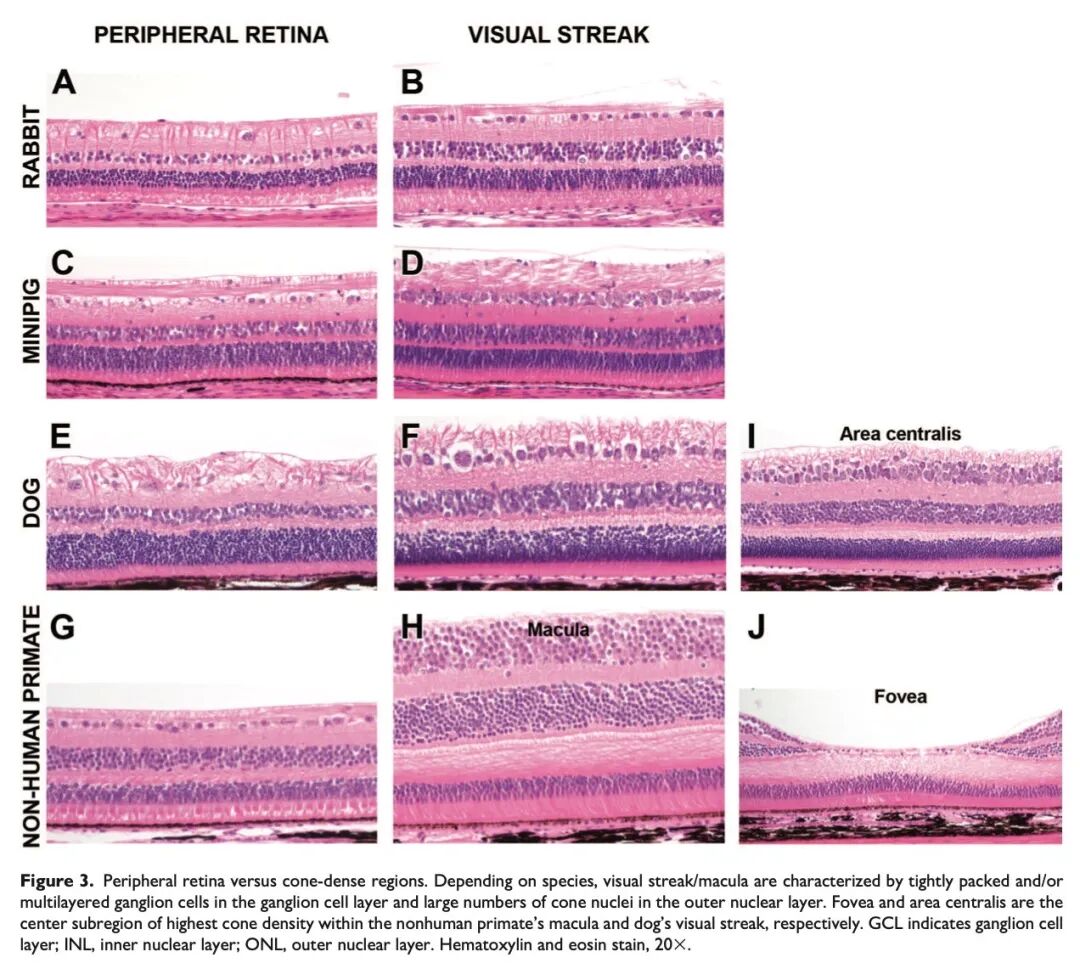
虽然犬的视觉条带内有一个视锥细胞密度更高的区域-中央区,但该区域非常小(直径约200-300微米),通常需专门的切片技术才能获取。在毒理研究中,即使采用拓展性眼部取材方案,也很难获取犬的中央区。NOTS-WG认为,犬的视觉条带已足够代表视锥细胞密集区,因此在犬的眼毒理研究中,检查视觉条带即可满足组织病理学评估的需求。
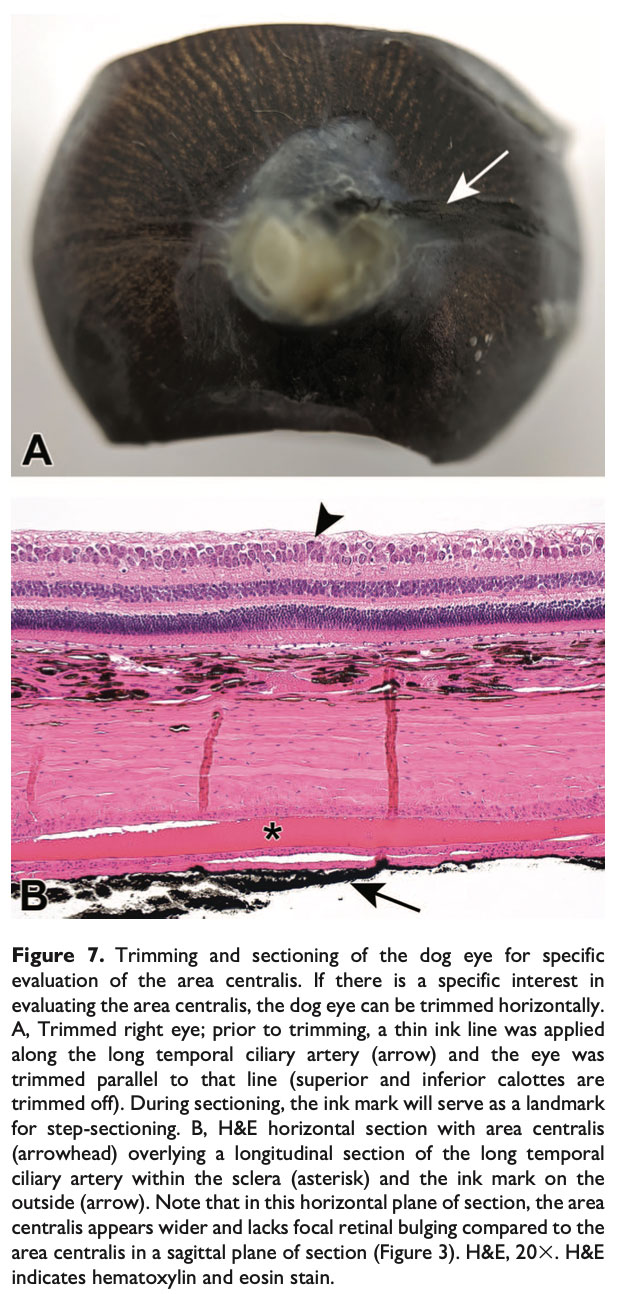
在某些实验中,可能需检查犬的中央区。由于中央区非常小,且缺乏肉眼可见的凹陷,因此通过蜡块定位并进一步评估中央区会非常困难且耗时。NOTS-WG成员注意到,在犬眼颞侧蜡块的矢状切片中,颞侧睫状后长动脉(LPCA, long posterior ciliary artery)在大约水平中线处(沿将眼球分为上下半球的圆周线)出现在巩膜内。在NOTS-WG多位成员检查的至少120只比格犬眼的矢状面切片中,中央区总是位于视网膜中,紧邻或略低于巩膜内动脉横断面的位置。
利用中央区与颞侧睫状后长动脉的解剖邻近关系,可将该动脉作为标志,通过水平切片可靠地获取中央区。在修整时,可沿颞侧睫状后长动脉的走向小心地涂上一条淡淡的组织墨线以作标记(见图7A)。在切片时,该墨线仍可见,并为组织学技术人员提供定位参考。当切至墨线处时,每隔100微米取两到三块分层切片。中央区通常会出现在其中至少一张切片中(见图7B)。由于这种方法无法方便地比较毯层和非毯层眼底之间的过渡区,也无法观察眼球下半部分,因此不推荐用于大多数眼毒理研究;但对于特定的实验,这一方法可能有帮助。
眼毒理研究中眼组织修整与切片注意事项
针对眼毒理研究,修整与切片时需特别考虑给药途径、供试品(如溶液、混悬液或缓释制剂)等相关的因素。眼表给药试验
对于眼表给药试验,如果在矢状面修整眼球,通常取中央、颞侧和鼻侧三张切片;如采用水平或混合修整方法,则取中央、上方和下方三张切片。这样的取材通常足以发现与供试品相关的潜在病变。外用制剂最可能引起角膜、结膜、腺体和泪器的病变。目前尚无外用制剂引发视网膜毒性的报道。如在眼科检查中发现的病变无法通过标准的三张切片覆盖,则可能需要额外取材。在这种情况下,额外取材应根据眼科检查发现的病变进行定位。结膜的评估在眼表给药研究中非常重要。球结膜和睑结膜通常分别在眼球和眼睑切片中进行检查。如需更全面地检查包括穹窿部在内的结膜,可将眼球和眼睑整体取材、修整并切片。
玻璃体腔注射试验
对于玻璃体腔注射试验,应至少检查三张切片。它们可以是中央、颞侧和鼻侧(如在矢状面修整),或中央、上方和下方(如采用水平或混合修整技术)。其中一张切片应包含给药注射部位。为充分评估与缓释制剂(包括植入物或储库制剂)相关的风险,或评估供试品的局部耐受性,取材应覆盖眼球下半部分或在眼科检查、超声或OCT检查中观察到发现的位置。以水平方式修整的NHP眼球,易遗漏眼球的下半部分,所以这点尤为重要(见图3)。
前房注射试验
与眼表和玻璃体腔内给药类似,对于前房内注射的研究,每只眼球也应至少检查三张切片。它们可以是中央、颞侧和鼻侧(矢状面修整时)或中央、上方和下方(水平或混合修整时)。对于前房内注射研究,尤其是经角膜注射时,应结合在体检查(包括房角镜检查)来指导切取注射、供试品及所有检查的病变相关的部位。对于缓释制剂(尤其是植入物)的前房内研究,植入物和储库通常位于下方的虹膜角膜角。可能需进行矢状分层切片以充分评估该区域。
其他给药途径
对于其他给药途径(如视网膜下注射、脉络膜上腔注射、结膜下注射、眼球筋膜下注射、球后注射等),注射和药物沉积部位的检查也非常关键,因为与供试品相关的病变最有可能发生在这些区域。
视网膜下注射试验
对于视网膜下注射试验,水泡(蓄积部位)的位置决定了修块方案的选择。应结合眼科检查、OCT或眼底照相的结果来确定修块和切片的标志点。在所有种属中都应考虑对眼球进行矢状修整,并至少包含两张穿过水泡的切片。在某些视网膜下注射研究中,供试品为基因治疗的病毒载体,这些研究通常需进行IHC和ISH以评估目标基因、绿色荧光蛋白等的表达。因此,在此类研究中,通常在包括水泡区域的多个位置取多张切片,以便同时评估形态学和基因表达。实际进针点在视网膜上的捕获和检查较为困难,且通常意义不大。
脉络膜上腔与结膜下腔注射试验
在脉络膜上腔与结膜下腔注射试验中,注射和沉积部位通常位于眼球的上方颞侧区域。由于该区域至关重要,应在收集时使用墨水标记注射部位,以便在修整时定位。
眼球筋膜下与球后注射试验
眼球筋膜下和球后注射途径是在眼球外给予供试品。在这类研究中,建议将眼球、附属结构及邻近的眶内结构(如脂肪垫、泪腺等)进行整体取材、固定和修整,以保持注射部位、储库、植入物与眼球及附近组织的空间关系。应避免在取材时过度修整,以免相关组织与眼球分离。
眼外组织取材与检查的注意事项
在眼毒理研究过程中,许多眼外组织可能会直接或间接受到影响,或因眼部病变而继发损伤。反过来,眼外组织的原发性损伤也可能对眼球产生直接或间接影响。因此,在需要扩大眼部取材范围的研究中,须考虑检查哪些眼外组织。
眼附属器
眼附属器(见图8)在保护眼球以及眼表系统的产生和维持方面至关重要。眼表系统的主要功能是保护并维持角膜屈光表面的光滑。由于任何组成部分的功能障碍都可能显著影响角膜健康,因此对眼表系统各组成部分的组织学评估对于区分原发性和继发性角膜毒性具有重要意义。在眼毒理研究,或在发现角膜或结膜病变的一般毒理研究中,应进行取材并检查的附属结构包括泪腺、上下眼睑(包括睑板腺)、以及球结膜。适用时,还应取材哈德氏腺(兔和小型猪)及瞬膜(兔、小型猪和犬)。对于兔的哈德氏腺,理想情况下应同时取材白色和粉色腺叶,两者在显微镜下有差异。眼睑应垂直于睑缘进行切片,以便评估皮肤、睑缘、睑结膜、睫毛、睑板腺和相关的淋巴组织。与眼睑类似,瞬膜也应垂直于游离缘进行修整。
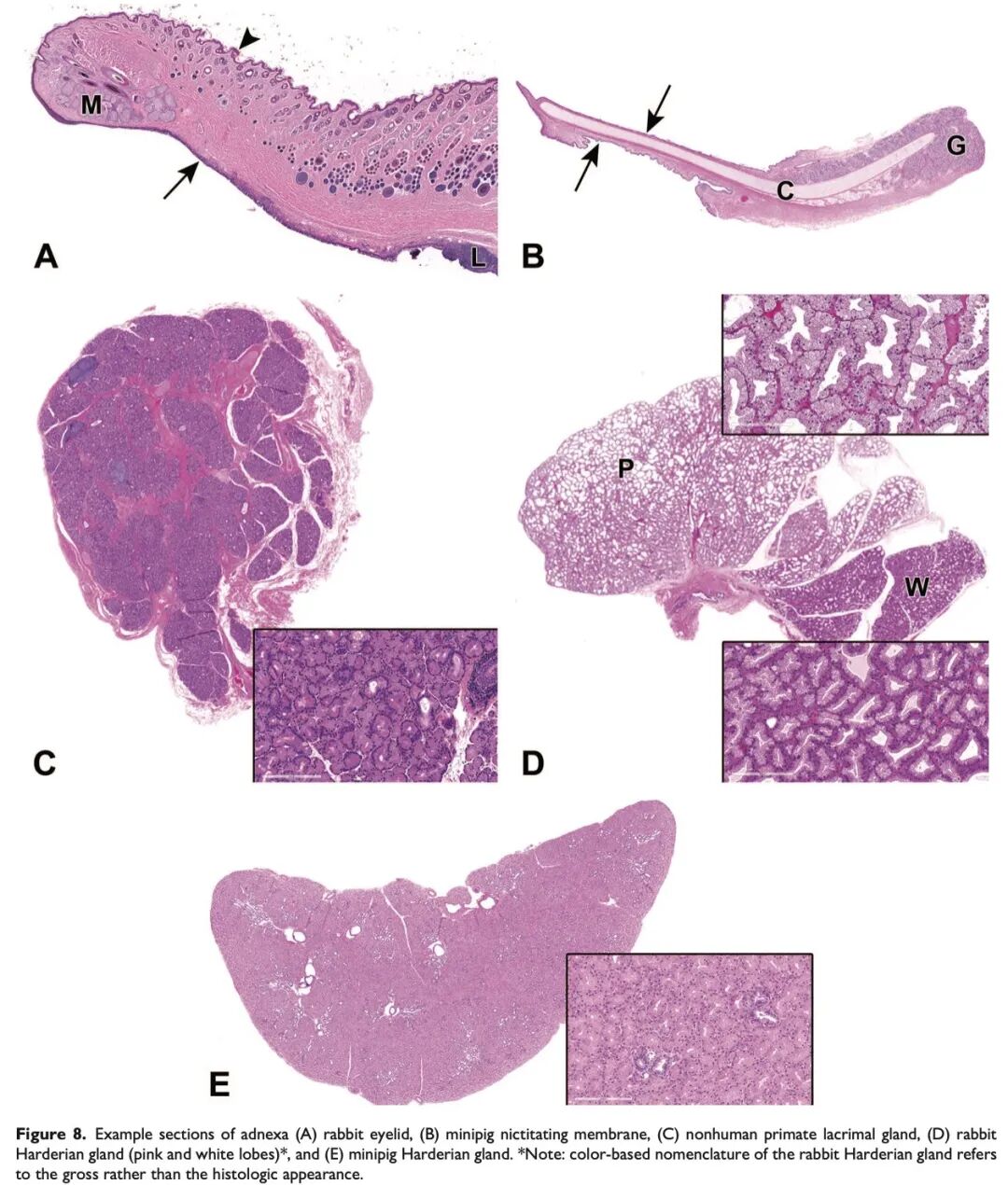
除球结膜与眼球紧密附着外,眼附属器一般与眼球分开收集,并固定于10%中性缓冲福尔马林(NBF)中。左右侧的眼附属器应加以区分,以便与单侧的肉眼病变或临床观察结果进行关联。如特别关注眼球与各附属结构之间的关系,可在剖检时将眼球与附属器进行整体取材,并一同固定于DS或MDS中。各种属的眼附属器、及其功能和取材修整的相关说明在表2中进行了总结。
表2. 眼附属器官
眼外肌
除非有充分的科学依据,一般毒理或眼毒理研究通常无需对眼外肌(EOMs ,extraocular muscles)进行组织学评估。但在如下几种情况下需检查眼外肌:供试品已知具有肌肉效应或靶点表达;供试品采用已知具有肌肉趋向的腺相关病毒递送;或预期给药途径(如球后注射、眼球筋膜下注射)会导致供试品在眼外肌及周围局部达到高浓度。当需要检查眼外肌时,通常将每只眼的所有眼外肌一起取材(区分左右眼)。需注意,不同的眼外肌在大体解剖和组织学结构上存在差异。因此,在某些研究中,如需区分供试品对特定眼外肌的潜在影响,可能需对单独的眼外肌进行识别、取材和评估。
视神经、视交叉和视束
视神经属于中枢神经系统的白质,由视网膜神经节细胞的轴突组成,这些轴突离开眼球后,经视交叉和视束,最终主要终止于大脑的外侧膝状体。除了可能为药物的主要靶器官外,视神经和视束还可能因视网膜病变而继发改变,包括因视网膜神经节细胞损伤引起的轴突变性,以及因眼内炎症扩展而导致的炎症。
如上所述,在多数眼毒理和一般毒理研究中,通常在剖检时保留一段近端视神经与眼球相连,并与眼球一起固定,作为标准眼球切片的一部分进行纵向切片。也可根据需要,另外收集视神经的其他部分,固定于10%中性缓冲福尔马林(NBF)中(以避免DS/MDS引起的假性空泡),并进行横向切片。
如按一般毒理研究中全身评估修整大脑,则可通过大脑冠状切片检查视束、外侧膝状体以及枕叶皮层。对这些中枢神经系统结构进行组织病理学检查,在不涉及全身组织的探索性眼部毒理研究中并非强制要求,但在已知或怀疑存在中枢神经毒性风险的情况下应予以考虑。如果对视神经和视束特别关注,也应考虑检查视交叉、双侧视束和外侧膝状体。因为在非啮齿类实验动物中,左右视神经在视交叉处的交叉程度各有不同。因此,源自一侧眼/视神经的病变可能会扩展至同侧及对侧的视束和大脑视觉中枢,各物种的扩展范围不同。
鼻泪管与鼻甲骨
对于眼部外用制剂,如果鼻泪管和鼻甲骨是靶组织,或临床观察提示相关风险,则应进行收集并保存。
在眼部外用制剂的情况下,供试品可通过鼻泪管排入鼻腔、鼻甲和鼻咽部,这可能是主要的清除途径。鉴于此途径可能导致局部高暴露,对于眼部外用制剂的毒理研究,特别是针对新型或研究较少、其组织病理学变化尚未明确的供试品,有充分的科学依据支持检查鼻泪管、鼻甲和鼻咽部。至少应检查两张去钙化后鼻部的横切片,覆盖左右两侧,包含每侧的鼻泪管、呼吸黏膜(鼻甲)和嗅黏膜(筛骨鼻甲)。还应检查一张鼻咽部横切片。在一个药物研发项目的所有研究中,并非每项研究都须检查这些组织。
对于眼内给药途径的眼毒理研究,供试品的清除主要依赖房水流出途径(小梁网或葡萄膜巩膜途径)或血眼屏障(血-房水屏障或血-视网膜屏障)。注入玻璃体的颗粒状或难溶性供试品会被玻璃体细胞和巨噬细胞清除,这些细胞迁移至视神经并通过视神经血管进入血流。在这些情况下,除非某一供试品已知具有靶向或类别效应,否则没有充分的科学依据支持检查鼻泪管及其他鼻部组织,对于眼内给药途径的研究,这些组织的检查可视为可选项。
眼组织学检查记录的注意事项
如果在研究中实施了扩展的眼部取材,建议在病理报告的“材料与方法”部分对此进行总体说明。可考虑注明所采用的切片方案以及每只眼所检查的切片数量。鉴于近期监管机构与原作者间的沟通,建议在报告中明确说明切片技术旨在覆盖相关物种特异性的视网膜视锥细胞密集区域(如视觉条带、黄斑、中央凹)。与此一致,如某些通常应检查的结构(如晶状体或黄斑)在所检查的切片中未见到,也可作为组织备注进行记录(特别注意,这不应作为形态学发现记录,否则将不符合非临床数据交换标准(SEND,Standard for Exchange of Nonclinical Data)要求)。
此外,在眼毒理研究中,如观察到给药、植入部位及供试品的存在,也应予以记录。
总结
在非啮齿类动物眼球及眼外组织的固定、修整和取材过程中,应考虑多种因素,最终所采用的流程和方案应以科学依据为指导。对于多数一般毒理研究,通常通过视盘的单一眼球切片已足够。然而,对于所有眼毒理研究,以及那些存在与供试品相关的眼科检查发现或靶点/类别相关风险的一般毒理研究,仅检查一张眼球切片是不够的。
扩展的眼部取材要求对每只眼评估至少三张切片,其中至少一张包含视网膜的视锥细胞密集区,此外还应包括给药部位及储库型制剂的供试品沉积部位。NOTS-WG(非啮齿类眼毒理工作组)的具体结论是:在眼毒理研究中,对视网膜视锥细胞密集区的评估要求,通过检查NHP的黄斑、中央凹,以及兔、猪和犬的视觉条带,即可充分满足。不需要对犬的中央区进行专门取材和评估来实现该目的。
针对扩展眼部取材,NOTS-WG建议充分考虑非啮齿类动物眼毒理研究的诸多差异:研究目标、监管要求、供试品类别、给药途径、机构资源,以及各物种间相关解剖和组织学差异(包括视网膜视锥细胞密集区的差异)。这种解剖结构的多样性要求在眼毒理研究的设计和实施中在科学原则指导下保持一定的灵活性。许多扩展眼部取材的指南都为实操(如取材、固定、修整、切片)提供了多种可选方案。这些选项应根据具体研究的目标,经过认真评估进行选择,必要时进行调整。眼球的可及性使得能够进行活体的数据采集。为最大程度实现活体期发现与组织病理学发现的相关性,病理学家、眼科医生和技术人员(剖检取材人员、组织技术员等)之间须保持有效沟通。


